Come la fisiologia orale proteggeva l’uomo prima dell’alimentazione moderna
L’apparato stomatognatico è dotato di sofisticati meccanismi biologici di autodifesa che, in condizioni alimentari naturali (non raffinate, non processate, a basso carico glicemico), contribuivano in modo significativo al mantenimento dell’equilibrio orale.
Il padre di mia nonna , “spunticava” le fave secche coi denti a 93 anni e non aveva mai visto un dentista né tantomeno uno spazzolino da denti. Sua figlia , mia nonna, è mancata a 100 anni ed aveva ancora i suoi denti, molto abrasi ma tutti suoi. Mai visto un dentista.
Cosa è accaduto? Perchè oggi questi meccanismi naturali che l’uomo ha perfezionato in milioni di anni di evoluzione, si sono persi?
Intanto guardiamo da vicino cosa ci proteggeva prima dell’era contemporanea:
Meccanismi naturali di prevenzione orale :
- La Saliva: Sistema Tampone, Antimicrobico e Remineralizzante
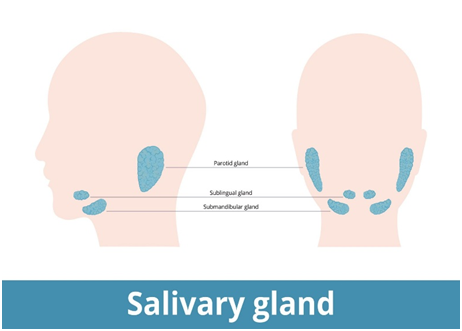
La saliva rappresenta il principale sistema fisiologico di protezione orale. Le sue funzioni includono:
- Azione tampone
La saliva contiene sistemi tampone, in particolare bicarbonato, fosfati e proteine salivari, che neutralizzano gli acidi prodotti dal metabolismo batterico degli zuccheri fermentabili.
Il mantenimento del pH sopra la soglia critica di demineralizzazione (≈5,5 per lo smalto) è essenziale per prevenire la carie.
- Remineralizzazione dello smalto
La saliva è sovrasatura di calcio e fosfato. In condizioni di pH favorevole, questi ioni favoriscono la remineralizzazione delle lesioni iniziali dello smalto.
- Azione antimicrobica
Contiene molecole con attività antibatterica, tra cui:
- Lisozima → rompe i legami della parete cellulare batterica (soprattutto Gram-positivi) Battericida.
- Lactoferrina → sequestra il ferro, limitando la crescita batterica Batteriostatico
- Perossidasi salivari → riduce il metabolismo batterico Batteriostatico
- Immunoglobuline A secretorie (IgA) → impediscono l’adesione batterica Anticolonizzazione.
In condizioni fisiologiche, questi sistemi contribuiscono al controllo dell’ecosistema orale senza eliminarne la flora residente; la saliva non sterilizza la bocca ma controlla l’equilibrio del microbiota.
- Stimolazione Masticatoria e Autodetersione

Una dieta tradizionale, ricca di alimenti fibrosi e poco raffinati, comportava:
- Maggiore tempo di masticazione
- Aumento del flusso salivare stimolato
- Migliore distribuzione della saliva sulle superfici dentarie e quindi di pulizia naturale dei denti.
- Ridotta permanenza di substrati fermentabili ( zuccheri) ad alta concentrazione
È importante precisare che la fibra non “spazzola ” i denti in senso terapeutico, ma in modoo funzionale:
- Stimola la produzione salivare
- Favorisce una moderata rimozione meccanica di residui alimentari
- Riduce l’adesività degli alimenti( mele, carote crude, sedano, pane integrale croccante, verdure crude )
L’uomo pre-industriale consumava alimenti meno aderenti, meno processati e con minor densità zuccherina disponibile per i batteri cariogeni.
- Microbiota Orale ed Equilibrio Ecologico
La placca dentale è un biofilm complesso. In condizioni di dieta naturale:
- Il microbiota tendeva a essere più equilibrato
- Minor disponibilità di zuccheri semplici riduceva la selezione di batteri acidogeni e acidurici come Streptococcus mutans, Lactobacillus spp per le carie e Treponema denticola, porphyromonas gingivalis, e Tannerella forsythia per il parodonto.
La teoria ecologica della carie spiega che non è il singolo batterio a causare la patologia, ma lo squilibrio ambientale (abbassamento persistente del pH) che seleziona specie cariogene.
Fattori Moderni che Alterano l’Equilibrio Naturale
La rivoluzione industriale alimentare ha modificato profondamente questo equilibrio fisiologico.
- Zuccheri Raffinati e Carico Fermentabile Elevato
L’introduzione massiva di saccarosio e carboidrati raffinati( snack, bevande zuccherate) ha determinato:
- Aumento della frequenza degli attacchi acidi
- Maggiore produzione di polisaccaridi extracellulari adesivi( glucani, appiccicosi) fanno da colla ai batteri.
- Biofilm più strutturato e resistente: la saliva penetra meno, gli acidi restano più a lungo e i batteri sono più protetti.
La frequenza di assunzione è spesso più dannosa della quantità assoluta. Ogni volta che si mangiano zuccheri il pH scende. Sotto 5,5 si ha un effetto demineralizzante.
Il saccarosio è cariogeno perché è sia substratoper la produzione di acidi sia precursore di polisaccaridi extracellulari che aumentano adesione e stabilità del biofilm.
Ridotta Stimolazione Masticatoria
Alimenti morbidi, ultra-processati e altamente raffinati:
- Richiedono meno masticazione
- Stimolano meno il flusso salivare
- Aumentano l’adesività sulle superfici dentarie
Questo riduce l’efficacia dei meccanismi fisiologici di autodetersione.
- Alterazioni Funzionali: Deglutizione e Respirazione
La deglutizione atipica può:
- Modificare la postura lingualecreando uno squilibrio muscolare che altera il flusso salivare.
- Ridurre la stimolazione palatale fisiologica
- Favorire malocclusioni
- Alterare la distribuzione salivare con accumulo di placca e tartaro in aree specifiche
Non sono cause dirette di carie, ma possono contribuire a un ambiente meno favorevole all’equilibrio orale.
La respirazione orale comporta:
secchezza della bocca con ridotto effetto tampone e ridotte difese antimicrobiche
più placca batterica
più acidità
gengive e smalto più vulnerabili
Le disfunzioni orali come deglutizione atipica e respirazione orale alterano l’equilibrio del cavo orale: la prima favorisce accumulo di placca per alterata funzione linguale, la seconda riduce la saliva aumentando acidità e rischio carie.
- Stress e Salute Orale
Lo stress cronico può:
- Ridurre il flusso salivare (xerostomia funzionale)
- Alterare la risposta immunitaria locale
- Favorire parafunzioni (bruxismo)
L’aumento del cortisolo non “produce acidi”, ma può indirettamente influenzare la suscettibilità alle patologie orali.
Conclusione
La natura aveva predisposto sistemi efficaci di protezione orale:
- Saliva con funzioni tampone e antibatteriche
- Stimolazione masticatoria intensa
- Dieta povera di zuccheri raffinati
- Microbiota in equilibrio
Tuttavia, l’alimentazione moderna, industriale e processata:
- Aumenta la frequenza degli attacchi acidi
- Favorisce biofilm più patogeni
- Riduce la stimolazione fisiologica protettiva
Per questo motivo oggi:
✔ L’igiene domiciliare quotidiana
✔ Il controllo professionale periodico
✔ La prevenzione personalizzata
non sono più opzionali, ma strumenti indispensabili per compensare la perdita dei meccanismi naturali originari.
Negli ultimi anni, l’approccio ecologico alla salute orale ha portato a considerare l’uso dei probiotici come strumento per modulare il biofilm dentale.
I probiotici sono microrganismi vivi che, se somministrati in quantità adeguata, possono apportare benefici alla salute dell’ospite.
Meccanismi d’azione principali:
- Competizione per i siti di adesione
Alcuni ceppi probiotici competono con batteri cariogeni come Streptococcus mutans riducendone la colonizzazione. - Produzione di sostanze antibatteriche
(batteriocine, perossido di idrogeno) - Modulazione del pH locale
Alcuni ceppi contribuiscono a limitare l’acidificazione del biofilm. - Effetto immunomodulante
Stimolano la risposta immunitaria locale (IgA secretorie)
Ceppi più studiati:
- Lactobacillus reuteri
- Lactobacillus rhamnosus
- Streptococcus salivarius (es. K12, M18)
Evidenze cliniche:
- riduzione della carica di S. mutans
- miglioramento di parametri gengivali (in particolare nelle gengiviti)
- possibile riduzione dell’alitosi
Tuttavia, è importante sottolineare che:
👉 l’effetto è ceppo-specifico e temporaneo
👉 i probiotici non sostituiscono l’igiene orale, spazzolino, filo e dentista.
👉 l’efficacia dipende dalla continuità di utilizzo
Prodotti utili devono contenere lo Streptococcus salivaris M18 ( CARIOBLIS) e K12 ( BACTOBLIS) per le carie e il Lactobacillus reuteri per gengive e parodonto.
Vitamine e micronutrienti nella salute orale
I micronutrienti influenzano direttamente:
- integrità dei tessuti orali
- risposta immunitaria
- metabolismo osseo e dentale
- Vitamina D
- Regola il metabolismo calcio-fosforo
- Favorisce la mineralizzazione dentale
- Modula la risposta immunitaria
Una carenza è associata a maggiore suscettibilità a carie e parodontopatie.
- Vitamina C
- Essenziale per la sintesi del collagene
- Fondamentale per la salute gengivale
- Potente antiossidante
La carenza può portare a sanguinamento gengivale e aumentata fragilità tissutale.
- Vitamina K2
- Coinvolta nella regolazione della deposizione del calcio
- Contribuisce alla corretta mineralizzazione di denti e ossa
È stata storicamente associata (anche nei lavori di Weston A. Price) ai cosiddetti “attivatori liposolubili”, oggi meglio identificati, ( Vit A, Vit D) che proteggevano le popolazioni studiate da Price.
- Vitamina A
- Mantiene l’integrità delle mucose
- Supporta la risposta immunitaria
- Minerali (Calcio, Fosforo, Magnesio)
- Essenziali per la struttura dello smalto
- Coinvolti nei processi di remineralizzazione
Inquadramento clinico
L’integrazione con probiotici e micronutrienti può essere utile:
✔ nei pazienti con disbiosi orale
✔ in presenza di gengiviti ricorrenti
✔ nei soggetti con dieta squilibrata
✔ nei pazienti con xerostomia
✔ in prevenzione personalizzata
Tuttavia:
- deve essere mirata e personalizzata
- non può sostituire igiene orale e controlli professionali
- deve basarsi su evidenze e non su approcci commerciali generalizzati
Messaggio per il paziente
L’organismo possiede strumenti naturali per difendere la salute orale, ma:
- la dieta moderna altera il microbiota
- riduce le difese fisiologiche
- aumenta il rischio di malattia
Probiotici e vitamine possono aiutare a ristabilire un equilibrio, ma solo se inseriti in un contesto corretto:
✔ alimentazione consapevole
✔ igiene orale quotidiana
✔ prevenzione professionale
Il contributo di Weston A. Price


Il lavoro di Weston A. Price (1939) rappresenta una delle prime osservazioni sistematiche sul rapporto tra alimentazione tradizionale e salute orale.
Nel suo studio Nutrition and Physical Degeneration, Price documentò che:
- popolazioni non esposte a zuccheri raffinati presentavano bassa incidenza di carie
- le diete tradizionali erano ricche di alimenti non processati e nutrienti
- l’introduzione di alimenti industriali era associata a rapido peggioramento della salute orale
È importante contestualizzare questi dati:
sebbene osservazionali e non condotti secondo i moderni standard epidemiologici, i lavori di Price hanno anticipato concetti oggi confermati, in particolare il ruolo determinante della dieta nella modulazione del rischio cariogeno.
Conclusione
I meccanismi naturali di protezione orale — saliva, masticazione, equilibrio microbico — sono il risultato di un adattamento evolutivo a:
- diete non raffinate
- basso apporto di zuccheri semplici
- elevata attività masticatoria
L’alimentazione moderna ha profondamente alterato questo equilibrio.
Di conseguenza, oggi:
- l’igiene orale domiciliare
- la prevenzione professionale
- il controllo dietetico
rappresentano strumenti indispensabili per compensare la perdita delle condizioni fisiologiche originarie.
Riferimenti Bibliografici
- Moynihan PJ, Petersen PE. Diet, nutrition and the prevention of dental diseases. Public Health Nutr. 2004;7(1A):201–226.
- Tenovuo J. Salivary parameters of relevance for assessing caries risk. Int Dent J. 1989;39(2):105–114.
- Jorgensen MG, Slots J. The relationship between the oral microbiota and dental caries. J Dent Res. 1990;69(2):333–338.
- Moynihan PJ. Diet and nutrition in the prevention of dental caries. Community Dent Health. 1995;12(2):67–74.
- Kawamura Y, Kato I, Morimoto T. Mastication and swallowing in humans. J Oral Sci. 2001;43(2):77–86.
- Kawamura Y, Kato I, Morimoto T. Deglutition and swallowing in humans. J Oral Sci. 2001;43(3):149–156.
- Marcenes W, Sheiham A. The relationship between stress and oral health. Community Dent Health. 1992;9(2):135–142.
- Petersen PE. The World Health Organization and oral health. Int Dent J. 1998;48(3):187–194.
- Price WA. Nutrition and Physical Degeneration. 1939.
- Näse L et al. Effect of Lactobacillus rhamnosus on caries risk. Caries Res. 2001.
- Krasse P et al. Decreased gum bleeding with Lactobacillus reuteri. Swed Dent J. 2006.
- Meurman JH. Probiotics in oral health. Eur J Oral Sci. 2005.
- Holick MF. Vitamin D deficiency. N Engl J Med. 2007.
- Chapple IL. Vitamin C and periodontal health. Nutrition. 2007.