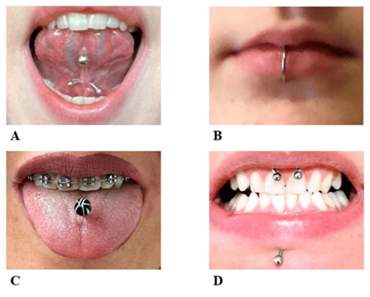
Sempre più diffusi, soprattutto tra i giovani, i piercing nel cavo orale (lingua, labbra, guance) sono spesso scelti per estetica o moda.
Ma quanti conoscono davvero i rischi per la salute orale?
Cosa succede davvero in bocca:
• Microfratture e usura dei denti
Il continuo contatto tra metallo e smalto può causare crepe, scheggiature o fratture.
• Recessioni gengivali
Il piercing può traumatizzare le gengive, portando nel tempo a scopertura delle radici dentali.
• Infezioni e infiammazioni
La bocca è un ambiente ricco di batteri: un piercing è una porta aperta a infezioni locali e sistemiche.
• Alterazioni della masticazione e del linguaggio
Specialmente nei piercing linguali.
• Rischio di ingestione o inalazione accidentale
Se il gioiello si svita o si rompe..
Il consiglio del dentista:
Se hai (o stai pensando a) un piercing orale, è fondamentale:
✔ controlli periodici
✔ igiene orale impeccabile
✔ attenzione ai primi segnali (dolore, sanguinamento, mobilità dentale)
La prevenzione è sempre la scelta più “di stile”.
I piercing orali (lingua, labbra, guance) rappresentano una scelta estetica sempre più diffusa.
In ambito sanitario, però, non vengono considerati pratiche “neutre”: la letteratura scientifica evidenzia rischi concreti sia locali che sistemici, spesso poco conosciuti da chi li indossa.
L’obiettivo non è creare opposizione, ma fornire strumenti di consapevolezza basati su evidenze.
Linee guida del Ministero della Salute
Il riferimento normativo italiano principale è la Circolare del Ministero della Sanità (1998) su tatuaggi e piercing.
Punti chiave:
Le procedure con aghi comportano rischio di trasmissione di infezioni, anche gravi, se non vengono rispettate rigorose norme igieniche
Il rischio riguarda patogeni a trasmissione ematica (es. epatiti, HIV) oltre a infezioni locali
È richiesta formazione specifica degli operatori e controllo sanitario delle pratiche (a livello regionale)
Importante: queste linee guida riguardano soprattutto la sicurezza dell’esecuzione,
ma non eliminano i rischi a lungo termine nel cavo orale, che sono di natura meccanica e biologica.
Rischi clinici documentati
- Infezioni locali e sistemiche
La bocca è uno degli ambienti più ricchi di batteri del corpo.
- Possibili infezioni locali post-piercing
- Rischio di trasmissione di malattie sistemiche se le procedure non sono sterili
- Possibile coinvolgimento sistemico (es. endocardite in soggetti predisposti)
- Danni a denti e smalto
Il contatto continuo tra metallo e denti non è biologicamente neutro:
- Fratture e scheggiature dello smalto
- Usura dentale progressiva
- Microtraumi ripetuti
Studi clinici mostrano che i danni aumentano con la durata del piercing, soprattutto su lingua e labbra
- Recessioni gengivali e danni parodontali
Uno degli effetti più frequenti e sottovalutati:
- Traumi cronici alle gengive
- Recessioni con esposizione radicolare
- Aumento di sensibilità e rischio carie
- Complicanze neurologiche e vascolari
In particolare nei piercing linguali:
- Possibile danno a nervi → alterazioni del gusto o sensibilità
- Rischio di sanguinamento importante se coinvolti vasi
- Nei casi più gravi: gonfiore con compromissione respiratoria
- Alterazioni funzionali
Non solo estetica:
- Interferenze con masticazione e fonazione
- Abitudini parafunzionali (giocare con il piercing) che amplificano i danni
Cosa emerge dalla letteratura scientifica
Gli studi concordano su alcuni punti chiave:
- I piercing orali sono associati a aumento di placca e tartaro localizzato
- Esiste una correlazione con danni parodontali e dentali nel tempo
- Il rischio è cumulativo (maggiore durata = maggiore danno)
- Alcuni danni sono irreversibili (es. perdita di tessuto gengivale)
Nella letteratura odontoiatrica sono riportati casi di:
- perdita di attacco parodontale indotta da piercing linguale
- fratture dentali ripetute
- complicanze infettive locali e sistemiche
Il ruolo del dentista
Il professionista sanitario non ha il compito di giudicare, ma di:
- Informare sui rischi reali
- Intercettare precocemente i danni
- Monitorare nel tempo i pazienti portatori di piercing
Le linee guida sulla salute orale includono il piercing tra i fattori di rischio per lesioni delle mucose e recessioni gengivali
Il piercing orale non è “solo estetica”: è una modifica permanente di un ecosistema biologico complesso.
La differenza non sta nella scelta, ma nella consapevolezza delle conseguenze.
Cos’è il bimetallismo orale
Nel cavo orale può verificarsi un fenomeno elettrochimico chiamato corrente galvanica orale.
Avviene quando sono presenti metalli diversi in bocca, ad esempio:
- piercing (acciaio, titanio, leghe)
- otturazioni metalliche (es. amalgama)
- corone o protesi (oro, leghe metalliche)
La saliva agisce come elettrolita, permettendo il passaggio di microcorrenti tra i metalli.
Questo fenomeno è studiato in ambito odontoiatrico come parte della corrosione galvanica.
Quando due metalli diversi entrano in contatto (anche indiretto, tramite saliva):
- si crea una differenza di potenziale elettrico
- uno dei metalli tende a corrodersi (ossidazione)
- si generano microcorrenti percepibili.
È lo stesso principio di una “mini batteria” all’interno della bocca.
Possibili effetti clinici
- Sensazioni anomale
Alcuni pazienti riferiscono:
- sapore metallico persistente
- sensazioni di “scossa” o fastidio
- bruciore localizzato
- Accelerazione della corrosione
Il metallo meno nobile può deteriorarsi più rapidamente:
- rilascio di ioni metallici
- alterazione delle superfici
- possibile aumento di reazioni locali
- Irritazione dei tessuti molli
Le correnti galvaniche possono contribuire a:
- infiammazione della mucosa
- discomfort cronico
- maggiore sensibilità locale
- Interazione con altri materiali dentali
In presenza di:
- amalgama
- corone metalliche
- impianti
il piercing può alterare l’equilibrio elettrochimico orale, soprattutto se i materiali sono eterogenei.
Cosa dice la letteratura scientifica
Il fenomeno del galvanismo orale è noto da tempo in odontoiatria:
- studi dimostrano la presenza di correnti elettriche misurabili tra metalli diversi in bocca
- la corrosione galvanica è considerata un fattore che può influenzare la biocompatibilità dei materiali
- il rilascio ionico è stato associato a reazioni locali e sensibilità mucosa
In presenza di piercing, il sistema diventa ancora più complesso perché si introduce un nuovo metallo non progettato per l’ambiente orale protesico.
Implicazioni cliniche per il paziente
Non tutti i pazienti sviluppano sintomi, ma il rischio aumenta quando:
- sono presenti più metalli diversi
- il piercing è a contatto frequente con restauri dentali
- l’igiene orale è insufficiente (→ ambiente più reattivo)
Il bimetallismo non è un fenomeno “visibile”, ma reale.
Anche in assenza di dolore immediato, può contribuire nel tempo a:
- alterazioni dei materiali
- fastidi cronici
- condizioni infiammatorie locali
Alcuni pazienti con correnti galvaniche intraorali (bimetallismo) hanno riportato sintomi non strettamente locali, tra cui:
- irritabilità
- cefalea
- sensazioni di stanchezza o malessere generale
- alterazioni del gusto
- bruciore orale (talvolta tipo burning mouth)
Cosa dice la letteratura
Negli studi sul cosiddetto oral galvanism:
- sono state misurate correnti elettriche intraorali tra metalli diversi
- alcuni lavori (soprattutto anni ’70–’90) descrivono sintomi sistemici vaghi attribuiti a queste correnti
- in alcuni casi, la rimozione di metalli o la riduzione del bimetallismo ha portato a miglioramento soggettivo dei sintomi
Ma:
- molti studi sono osservazionali o con piccoli campioni
- manca una relazione causa-effetto forte e universalmente accettata
- i sintomi sono aspecifici e multifattoriali
Il ruolo dei piercing
Il piercing orale può:
- introdurre un metallo aggiuntivo non controllato
- aumentare la differenza di potenziale elettrochimico
- incrementare la probabilità di microcorrenti percepibili
In teoria, questo può: - accentuare sintomi locali (bruciore, fastidio, sapore metallico)
- contribuire a un discomfort cronico che il paziente può descrivere anche come irritabilità
“In presenza di metalli diversi nel cavo orale può verificarsi il fenomeno del bimetallismo, con generazione di microcorrenti elettriche. Alcuni pazienti riferiscono sintomi aspecifici — come sensazioni di fastidio, alterazioni del gusto o lieve irritabilità — la cui relazione con il fenomeno galvanico non è tuttavia ancora chiarita in modo definitivo dalla letteratura scientifica.”
- Esistono correnti galvaniche reali in bocca
- Queste correnti + ioni hanno effetti biologici.
- I piercing introducono:
- nuovi metalli
- rilascio ionico
- contatto continuo
possono teoricamente amplificare fenomeni elettrochimici e irritativi
“La letteratura scientifica dimostra che la presenza di metalli diversi nel cavo orale può generare correnti galvaniche e rilascio di ioni metallici, entrambi potenzialmente responsabili di effetti biologici sui tessuti. I piercing orali, introducendo ulteriori materiali metallici non progettati per l’ambiente orale, possono contribuire ad aumentare la complessità di queste interazioni.”
Bibliografia scientifica – Piercing orale e bimetallismo
- De Moor RJG, De Witte AMJC, Delmé KIM, et al.
Dental and oral complications of lip and tongue piercings.
Br Dent J. 2005;199(8):506–509.
Studio clinico fondamentale: - fratture dentali
- usura dello smalto
- recessioni gengivali
- Leichter JW, Monteith BD.
Prevalence and risk of traumatic gingival recession following tongue piercing.
J Periodontol. 2006;77(10):1764–1770.
👉 Evidenza forte su:
recessioni gengivali - trauma cronico da piercing
- Campbell A, Moore A, Williams E, Stephens J, Tatakis DN.
Tongue piercing: impact of time and barbell stem length on lingual gingival recession and tooth chipping.
J Periodontol. 2002;73(3):289–297.
Dimostra: - correlazione con durata
- aumento danni nel tempo
- Hennequin-Hoenderdos NL, Slot DE, Van der Weijden GA.
Complications of oral and peri-oral piercings: a review.
Int J Dent Hyg. 2016;13(4):223–231.
Review completa: - danni parodontali
- infezioni
- complicanze a lungo termine
- Ziebolz D, Hildebrand A, Proff P, Rinke S, Hornecker E, Mausberg RF.
Long-term effects of tongue piercing — a case-control study.
Clin Oral Investig. 2012;16(1):231–237.
Molto importante: - peggioramento salute parodontale
- aumento placca e infiammazione
Bimetallismo e galvanismo orale
- Kim SM.
Oral galvanism related to dental implants.
Maxillofac Plast Reconstr Surg. 2023;45:31.
👉 Review moderna su: - correnti galvaniche
- sintomi
- interazioni tra metalli
- Chepelova N, et al.
Oral galvanism: side effects of galvanic current and metal ions.
- Evidenzia:
- effetto biologico diretto delle correnti
- ruolo sinergico con ioni metallici
- Amine M, et al.
Electrogalvanism in oral implantology: a systematic review.
- Conferma:
- corrosione galvanica
- rilascio ionico
- impatto biologico
- Meyer RD, Wentz FM.
Intraoral galvanic corrosion: literature review and case report.
J Prosthet Dent. 1993;69(2):141–146.
👉 Classico: - correnti intraorali
- sintomi correlati
Questa bibliografia supporta in modo solido che:
👉 piercing orale:
- causa danni dentali (fratture, usura)
- causa danni parodontali (recessioni, infiammazione)
- peggiora igiene e microbiota
👉 bimetallismo:
- genera correnti elettriche reali
- induce corrosione e rilascio ionico
- può contribuire a irritazione e discomfort
👉“Numerosi studi clinici dimostrano un’associazione tra piercing orali e danni dentali e parodontali, mentre la presenza di metalli diversi nel cavo orale può generare fenomeni elettrochimici con effetti biologici sui tessuti.”
NUOVA EVIDENZA SCENTIFICA
Piercing linguale e nevralgia trigeminale.
La letteratura scientifica conferma che l’inserimento di un piercing linguale comporta rischi che superano la dimensione puramente estetica. Viene documentata una correlazione significativa tra l’uso di questi monili e l’insorgenza di problematiche oro facciali e neurologiche. In particolare, vengono riportate complicanze quali:
- Dolore trigeminale locale e diffuso.
- Alterazioni della sensibilità gustativa.
- Disturbi della fonazione e della deglutizione.
- Danni a carico di denti e parodonto.
I meccanismi includono l’irritazione galvanica, meccanica e chimica del ramo linguale del nervo mandibolare (V3). L’irritazione del nervo linguale ha innescato una proiezione afferente secondaria (risposta riflessa) nei territori del nervo mascellare e del ramo alveolare inferiore. La lingua è un punto reflessologico di grande interesse e rappresenta il punto di congiunzione di Vaso Governatore e Vaso Concezione. L’inserimento di un corpo estraneo in questo punto ha un impatto energetico e clinico significativo. Inoltre la derivazione embriologica dei muscoli della lingua è la medesima dei muscoli extra-oculari e dei muscoli facciali. Esiste quindi una correlazione diretta per cui un intervento sulla lingua (meccanico o patologico) può migliorare o peggiorare la funzione visiva e, di conseguenza, l’assetto posturale (e viceversa).
Bibliografia
- Gazzeri R., Mercuri S., Galarza M. Atypical trigeminal neuralgia associated with tongue piercing. JAMA. 2006 Oct 18;296(15):1840-1. doi: 10.1001/jama.296.15.1840-b. https://jamanetwork.com/journals/jama/article-abstract/203667?redirect=true]
- Ziebolz D., et al. Comprehensive assessment of dental behaviour and oral status in patients with tongue piercing-results of a cross-sectional study. Clin Oral Investig. 2020 Feb;24(2):971-977..
- Ziebolz D., et al. Complications of tongue piercing: a review of the literature and three case reports. J Contemp Dent Pract. 2009 Nov 1;10(6):E065-71..
- Masood M., Walsh LJ, Zafar S. Oral complications associated with metal ion release from oral piercings: a systematic review. Eur Arch Paediatr Dent. 2023 Dec;24(6):677-690..
( Materiale tratto da Scuola di Clinica neuro visuo posturale del Dr. Luca Giannelli )